Кератит глаза: симптомы, виды и лечение

Кератит — это группа воспалительных заболеваний роговицы, которые в половине случаев приводят к устойчивому снижению остроты зрения. Воспаление носит полиэтиологический характер.
В МКБ-10 кератит имеет код H16, а также H19.1* (кератит, обусловленный вирусом простого герпеса), H19.2* (кератит и кератоконъюнктивит при других инфекционных и паразитарных болезнях), H19.3* (кератит и кератоконъюнктивит при болезнях, классифицированных в других рубриках).
Заболеванию подвержены люди всех возрастов и полов. Наиболее часто диагноз ставят пациентам со сниженным иммунитетом.
В статье собраны основные данные о кератите глаза: что это, каковы причины и патогенез, как классифицируют болезни роговицы, методы диагностики и лечения, способы профилактики.
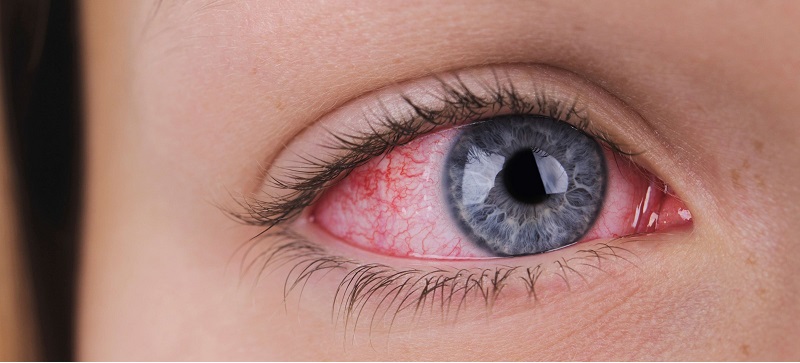
Причины заболевания
Вызывать кератит могут различные возбудители. Наиболее часто (примерно в 70% случаев) встречаются вирусные кератиты. Их провоцируют:
-
герпесвирусы: простой герпес, ветряная оспа, опоясывающий лишай, мононуклеоз;
-
аденовирусы;
-
папилломавирусы;
-
вирус краснухи;
-
вирус кори;
-
пикорнавирусы;
-
вирус натуральной оспы;
-
вирус гриппа.
Вторая распространенная причина кератита — патогенная и условно-патогенная неспецифическая бактериальная микрофлора, например, стрептококки, стафилококки, пневмококки, синегнойная палочка. Воспалительный процесс в роговой оболочке могут вызывать палочка Коха, хламидии, бледная трепонема (возбудитель сифилиса), дифтерийная палочка и другие представители специфической бактериальной флоры.
Грибки также могут приводить к воспалению естественной линзы глаза. К кератомикозам приводят плесневые грибы аспергиллы, пенициллы, цефалоспориум, фузарии, а также кандиды (дрожжеподобные грибы). Часто кератомикоз диагностируют у пациентов с грибковыми поражениями кожи.
Простейшие, например акантамеба, вызывают тяжелые формы болезни, их следствием может быть слепота.
К нейропаралитическому кератиту приводит поражение I ветви тройничного нерва. Последнее в свою очередь возникает:
-
при опухолях;
-
инсультах;
-
нарушениях кровотока в сосудах, питающих V пару черепно-мозговых нервов;
-
эндогенных инфекциях.
Также роговичный воспалительный процесс может быть проявлением аллергических реакций, следствием длительного воздействия ультрафиолета (фотокератит).
В некоторых случаях развитию кератита предшествуют другие офтальмологические заболевания: конъюнктивит, блефарит, мейбомит, дакриоцистит, лагофтальм, синдром сухого глаза.
К факторам риска относят:
-
авитаминозы А, В1, В2, С;
-
пониженный иммунитет;
-
системные заболевания, например, сахарный диабет, ревматоидный артрит;
-
травмы зрительных органов (химические, физические, температурные воздействия);
-
офтальмологические операции;
-
неправильное применение контактных линз (недостаточная обработка, сон в дневных линзах, использование средств коррекции дольше указанного периода);
-
продолжительное необоснованное использование глазных капель: анестетиков, кортикостероидов, антибиотиков.
Патогенез
Возбудитель может попасть в роговицу из очага инфекции в организме с током крови. Также возбудитель способен проникать в оболочку из-за предшествующей травматизации. На поврежденном участке запускается воспалительная реакция, накапливаются лейкоциты, лимфоциты, плазмоциты, макрофаги — образуется инфильтрат.
Его цвет зависит от состава: если лейкоцитов мало, инфильтрат имеет сероватый оттенок, при преобладании лейкоцитов цвет желтоватый. Края инфильтрата всегда расплывчатые, поскольку окружающие ткани отечны. Чувствительность в зоне скопления клеток снижена.
Вслед за образованием инфильтрата или на следующем этапе болезни (в период регрессии) может произойти неоваскуляризация: новообразованные сосуды прорастают в роговицу из конъюнктивы и/или из эписклеры и склеры. Неоваскуляризация способствует заполнению дефектов ткани после распада инфильтрата. Однако в дальнейшем сосуды запустевают и уменьшают прозрачность естественной линзы.
Небольшие поверхностные инфильтраты рассасываются без последствий, либо оставляют незначительные помутнения. Течение заболевания с более обширными и глубокими инфильтратами может завершиться регенерацией роговицы с образованием рубца и помутнения.
Возможно образование прободной язвы, что приводит к выпадению радужки и ее сращению с краями роговой оболочки. Такое сращение увеличивает риск вторичной глаукомы. Воспаление может перейти на другие глазные структуры, спровоцировав эндофтальмит и панофтальмит.
Классификация кератитов
Болезнь классифицируют по нескольким признакам. Так, по этиологии выделяют следующие кератиты:
-
Экзогенные:
-
травматические,
-
инфекционные бактериальные,
-
вирусные,
-
грибковые,
-
вызванные простейшими,
-
вызванные другими болезнями органов зрения.
-
Эндогенные:
-
вызванные специфической бактериальной микрофлорой,
-
вирусные,
-
авитаминозные,
-
нейрогенные.
-
Кератиты неясной этиологии.
-
Образование инфильтрата (скопления воспалительных клеток).
-
Его распад с отторжением поврежденного эпителия роговой оболочки и некрозом более глубоких слоев, возможным образованием язвы.
-
Неоваскуляризация роговицы, очищение язвы, нарастание эпителия с ее краев.
-
Формирование рубца.
-
Исход болезни (кератит может проходить бесследно, с формированием помутнения, с различными осложнениями).
-
болевые ощущения,
-
повышенную светочувствительность,
-
слезотечение,
-
блефароспазм,
-
ухудшение зрения,
-
перикорнеальную или смешанную инъекцию сосудов,
-
нарушение прозрачности роговой оболочки.
-
визометрию — зрение может быть снижено, если инфильтрат расположен центрально, может оставаться без изменений, если инфильтрат периферийный;
-
биомикроскопию — это основной метод диагностики кератитов, офтальмолог наблюдает инфильтрат (его расположение, размер, глубину, форму), отечность роговицы, может зафиксировать наличие или отсутствие изъязвлений, новообразованных сосудов, также оценивает состояние передней камеры, зрачка, хрусталика;
-
тонометрию — при подозрении на кератит проводят бесконтактное измерение глазного давления, оно может быть нормальным или повышенным;
-
альгезиметрию — используется для определения чувствительности роговицы;
-
пахиметрию — позволяет измерить толщину роговой оболочки, выявить ее утолщение при отеке или истончение.
По течению воспалительный процесс может быть острым, подострым, хроническим и рецидивирующим.
Заболевание может протекать в пять стадий:
По расположению пораженной области выделяют центральные (напротив зрачка), парацентральные (напротив пояса радужной оболочки), периферические (с инфильтратом в зоне лимба) кератиты.
Еще одна классификация — по глубине поражения. Если поражен эпителий роговой оболочки и верхний слой стромы, говорят о поверхностном кератите. Если поражена вся строма, диагностируют глубокий кератит.
Кератит: симптомы
Симптоматика может различаться в зависимости от этиологии, стадии болезни, локализации и глубины поражения. Общие симптомы включают:
Этот симптомокомплекс принято называть роговичным синдромом.
При экзогенном бактериальном и акантамебном кератите роговичный синдром выражен значительно, при грибковом и эндогенном — умеренно, при герпетическом и нейрогенном может отсутствовать.
Инфильтрат при герпетическом кератите имеет древовидную или дисковидную форму, при кератомикозе он белый, с нечеткими границами, творожистый. При поражении акантамебой инфильтрат кольцевидный. Эндогенные кератиты, как правило, отличаются глубоким расположением скопления воспалительных клеток и ранней неоваскуляризацией.
Чувствительность роговой оболочки сохраняется при экзогенных бактериальных и грибковых, а также при эндогенных кератитах. Может быть снижена или отсутствует при герпетических, акантамебных, нейрогенных видах болезни.
Кератит может протекать одновременно с конъюнктивитом, склеритом, увеитом. В таком случае при обследовании врач-офтальмолог обнаруживает симптомы и этих болезней.
Осложнения
Кератит может осложняться устойчивым снижением зрения из-за значительных помутнений роговой оболочки в проекции зрачка.
Прободение язвы приводит к образованию синехий, сращению краев язвы с выпавшей в нее радужной оболочкой. Такое состояние может приводить к увеличению внутриглазного давления и вторичной глаукоме.
Следствием глубокого кератита может быть поражение сосудистого тракта и развитие увеита. В тяжелых случаях воспаление охватывает внутренние оболочки глаза и весь глаз. Панофтальмит чаще всего заканчивается потерей органа зрения.
Кератит: диагностика
Врач-офтальмолог начинает прием со сбора анамнеза. Важно выяснить жалобы пациента, время появления симптомов, предшествующие события. Уже на этом этапе можно предположить этиологию заболевания. Так, травмы, несоблюдение гигиенических норм, самостоятельное извлечение инородного тела из глаза могут предшествовать экзогенному бактериальному кератиту. Неправильное использование контактных линз, особенно купание в них или промывание водой, часто лежит в анамнезе акантамебного заражения. К эндогенным кератитам могут приводить общесоматические заболевания.
Офтальмологический осмотр включает:
При необходимости дополнительно проводят оптическую когерентную томографию, ультразвуковое исследование.
Важный этап диагностики — лабораторные анализы. Они необходимы для выявления возбудителя и в дальнейшем назначения правильного лечения. Может потребоваться мазок и бактериологический посев с роговой оболочки, цитологические исследования соскоба эпителия конъюнктивы и роговицы, диагностика слезы или отделяемого, например, полимеразная цепная реакция для определения РНК или ДНК возбудителя. Также могут потребоваться аллергические и туберкулиновые пробы.
По результатам диагностики врач утверждает причину болезни и назначает соответствующее лечение.
Кератит: лечение
Терапия зависит от этиологии и тяжести заболевания. Часто требуется лечение в стационаре. Местные препараты (глазные капли, мази) могут быть противовирусными, антибактериальными, противогрибковыми и так далее. Для профилактики вторичной глаукомы назначаются капли-мидриатики.
При вирусных кератитах дополнительно показан пероральный прием иммуномодуляторов. При тяжелых бактериальных заражениях антибиотики применяют не только местно, но и в формате внутривенных, внутримышечных инъекций.
Терапия кератитов на фоне туберкулеза, аллергий, хламидиоза и сифилиса проводится под наблюдением фтизиатра, аллерголога, венеролога соответственно.
При неэффективности медикаментозного лечения кератита у взрослых показаны микрохирургические вмешательства: фототерапевтическая кератэктомия, кератопластика.
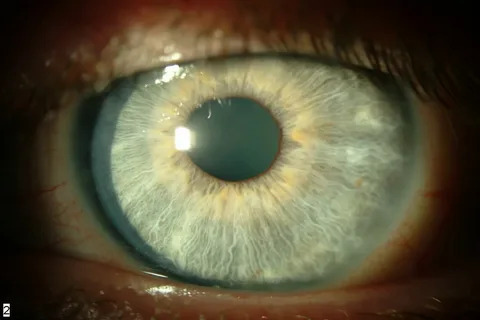
Прогноз и профилактика
Исход зависит от причины болезни, ее тяжести, своевременности лечения. Прогноз может быть благоприятным — инфильтрат полностью и бесследно рассасывается, не снижая остроту зрения. В более тяжелых случаях возможно формирование помутнений различной величины, вплоть до образования бельма. Также могут развиться осложнения, угрожающие сохранности глазного яблока.
В целях профилактики пациентам необходимо соблюдать правила гигиены, вовремя лечить офтальмологические и общие заболевания, избегать травм (соблюдать технику безопасности). Раз в год, даже если нет жалоб, стоит проходить осмотр у врача-офтальмолога.